未来のために何ができる?が見つかるメディア
10人に1人が経験する「産後うつ」。妊産婦を支えるために必要な支援とは?

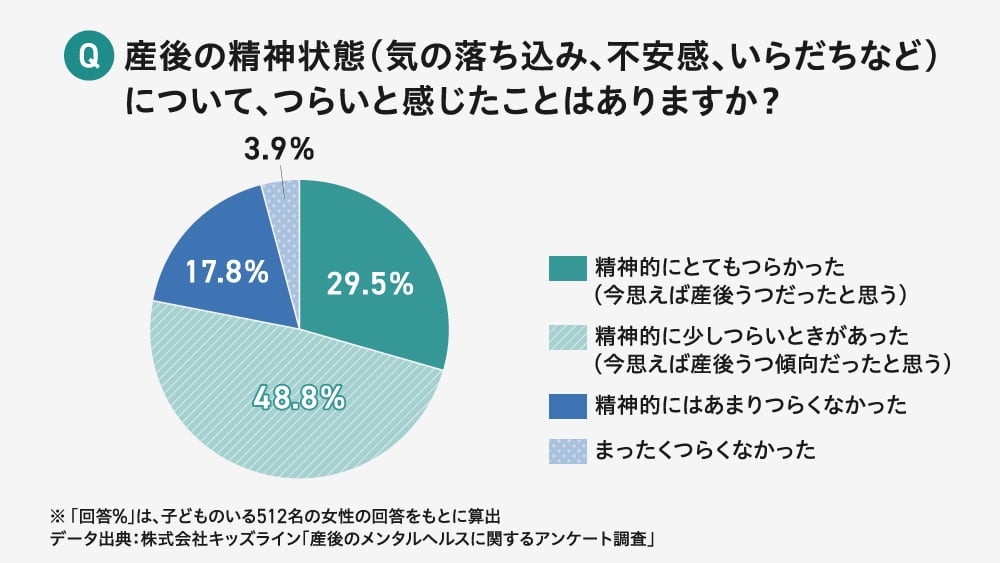
- 「産後うつ(※1)」になる人は約10人に1人、なかには妊娠中や産後に自殺に至る人もいる
- 妊産婦(※2)への支援や産後ケアが推進される一方で、妊娠から産後まで切れ目のない支援体制は不十分
- 妊産婦を支え、心の不調を防ぐためには、支援の拡充と社会全体の意識のアップデートが必要
取材:日本財団ジャーナル
- ※ 1.「産後うつ」とは、およそ10パーセントの罹患率があり、気分の落ち込みや楽しみの喪失、自責感や自己評価の低下などを訴え、産後3カ月以内に発症することが多い
- ※ 2. 「妊産婦」とは、妊娠から出産、そして産後6~8週間の産褥期(さんじょくき)と呼ばれる期間が終わるまでの女性を指す。妊婦、産婦、産褥婦を総称して妊産婦と呼ぶ
「妊娠中または産後1年以内の妊産婦の死因は、自殺が最も多い」。2023年に日本産婦人科医会が行った調査(※)によって、衝撃的ともいえる事実が明らかになりました。産後は、10人に1人が「産後うつ」と呼ばれる心の不調を経験し、なかには「産後うつ」が原因で子どもへの虐待、育児放棄につながってしまうケースもあります。
- ※ 参考:日本産婦人科医会医療安全部/母子保健部 関沢明彦「自殺による妊産婦死亡について」
こうした状況を受け、大阪府では妊産婦のサポート体制を充実するべく、大阪府妊産婦こころの相談センター(外部リンク)を設置。妊産婦やその家族の電話相談に応じるほか、保健所や自治体、医療機関、助産師と連携して妊産婦のケアに対応しています。
妊産婦のメンタルヘルスの実情や背景、妊産婦を支えるために必要な社会づくり、同センターの活動内容について、大阪府立病院機構大阪母子医療センターの皆さんに、お話を伺いました。

妊娠期、産後は、ホルモン変動と環境変化で心が不安定になる
――近年「産後うつ」という言葉をよく聞きますが、どんな病気ですか。
光田さん・病院長(以下、敬称/役職略):「うつ」という言葉は、状態として一時的に生じる「うつ状態」と、病気として診断される「うつ病」があり、これらは明確に区別されます。一般的に「産後うつ」とは、妊娠出産をきっかけに表れる「うつ状態」やメンタル不調も含めて抑うつ症状を伴う広範囲な状態を指す場合が多いです。
症状が長く継続し、「うつ病」をはじめとする精神疾患と診断される初期の場合や、一時的な不調の場合も含みます。具体的な症状としては、意欲の減退、不眠や食欲の低下、それらに伴う育児の困難などが挙げられます。
――「産後うつ」に至るメカニズムを教えてください。
光田:妊娠出産に伴う急激なホルモンの変動により、気分が不安定になることが大きな原因の1つです。また、妊娠中や産後の環境変化とも深く関わっています。
和田さん(産婦人科外来師長。以下、敬称/役職略):妊娠、出産、育児は「幸せ」だけでは片付けられないほど大変です。妊産婦さんは体に重い負荷がかかって思うように動けませんし、出産後は24時間365日赤ちゃんのお世話をして、自分のことは後回しになってしまいます。それまでの夫婦の自由な生活とは全く異なります。
妊娠前は健康で元気な人でも、妊娠出産を機に「産後うつ」や、その手前のメンタル不調の状態になることはよくあります。
――近年はインターネットやSNSの発達で、情報に振り回される人が増えていると聞きます。そうした状況もメンタルヘルスに影響するのでしょうか。
和田:可能性はありますね。私たちの病院に来る妊産婦さんの中にも、専門家よりもインターネットの情報に頼る人が急速に増えています。SNSで見るキラキラした子育てを「普通」だと思い込み、そうではない自分にどんどん落ち込んでいく人もいます。
平山さん(子どものこころの診療科副部長。以下、敬称/役職略):ネットの情報は必ずしも全てが正しいわけではないですし、子育ては家庭や子どもによってそれぞれです。
それにもかかわらず、「子育てには正解があって、それを知るために情報収集しなければいけない」と思い込む人が増えている印象です。少子化や核家族化によって、身近なモデルケースが減っていることも関係しているのではないでしょうか。
――「産後うつ」から自殺につながるケースもあるそうですが、どんなことがリスクを高めているのでしょうか。
平山:多くの研究で「精神疾患の既往歴がある」「妊産婦の年齢が若年もしくは高齢」「子育てのサポートが得られない」「望まない妊娠」「子どもに病気や障害がある」などの要因が指摘されています。
「産後うつや妊産婦の自殺に関連性があると思われること」とは想定されていますが、実際自殺に至る根本的な要因は一人一人異なり、なかなか減らすことができずに苦労しているのが現状です。
ほかの精神疾患と同様に、「これがこうなると発症する」「こういう状況にあると自殺につながる」といった直接的な要因を特定するのは難しいです。
――「産後うつ」のリスクを把握するために、病院ではどのような取り組みを実施していますか。
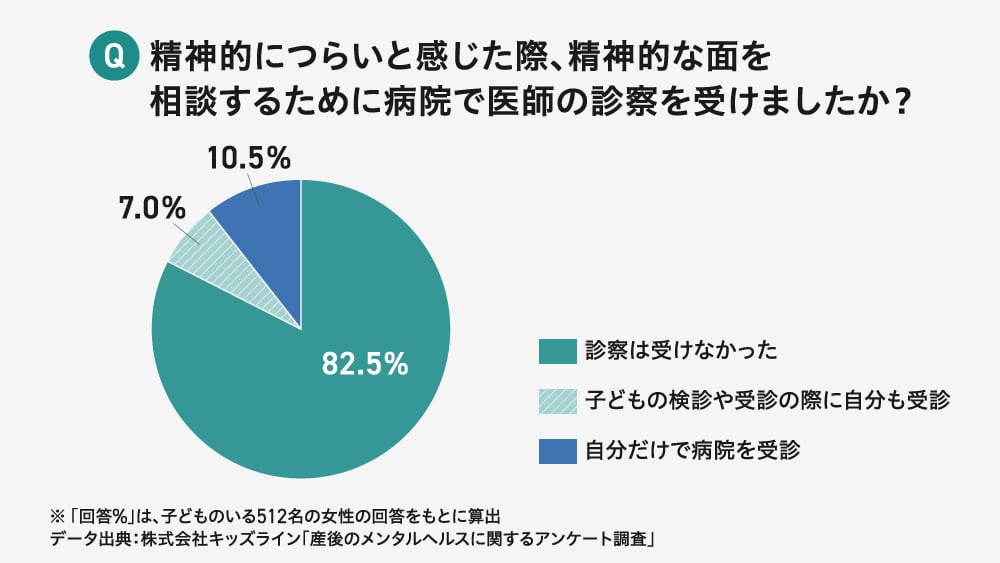
和田:私たちの病院に来た妊産婦さんには全員に助産師との保健相談の時間を設けています。妊娠中からのちょっとした不安や家族を含めての心配ごとを話してもらう中で、その不安を解消する手立てはないか、また産後に不安が大きくならないように、地域の担当保健師につなぐなど、早めの支援を心がけています。そして出産後は「エジンバラ産後うつ病質問票(※)」という産後の気分の落ち込みを測る質問票に回答してもらっています。
産後の「うつ病」のリスクが高い人の特徴を調べたところ、精神科や心療内科の受診歴以外に目立った特徴はありませんでした。
一方で、元々はリスクが高かったものの、リスクが下がった人は、「助産師や保健師との関わりが多い」という明確な傾向が確認できました。仮説ではありますが、相談相手がいることは自殺のリスクを低下させる一助になり得るのではないかと思います。
- ※ 「エジンバラ産後うつ病質問票」とは、産後うつ病のスクリーニング(選別試験、ふるい分け試験)を目的に作られた10項目の質問票。支援者が母親とコミュニケーションをとり、傾聴と共感という基本的なメンタルケアを行うためのツールとしても用いられている

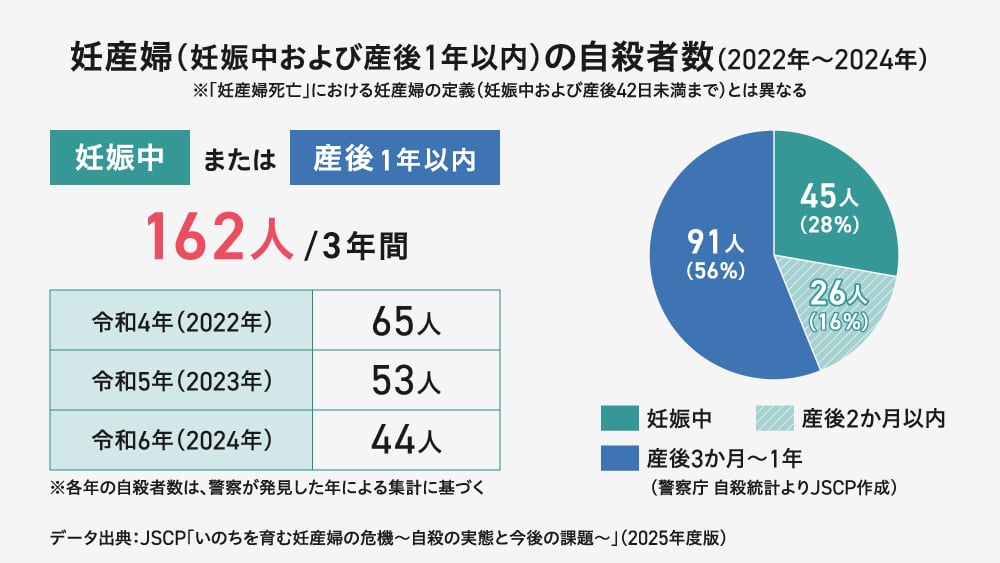
――妊産婦の自殺はどのくらい起こっているのでしょうか。
光田:調査によって細かい数字は異なりますが、一般社団法人いのち支える自殺対策推進センターの調査によると、2022年から2024年の3年間で162人とするデータがあります。
この数は、女性全体の自殺率と比べて抜きんでているとはいえません。しかし、妊産婦の死因の1位が自殺であること、さらに統計上カウントされていない人もいると推測されていることなどを踏まえると、決して軽視できない事態です。
悩みを抱える妊産婦に寄り添う「妊産婦こころの相談センター」
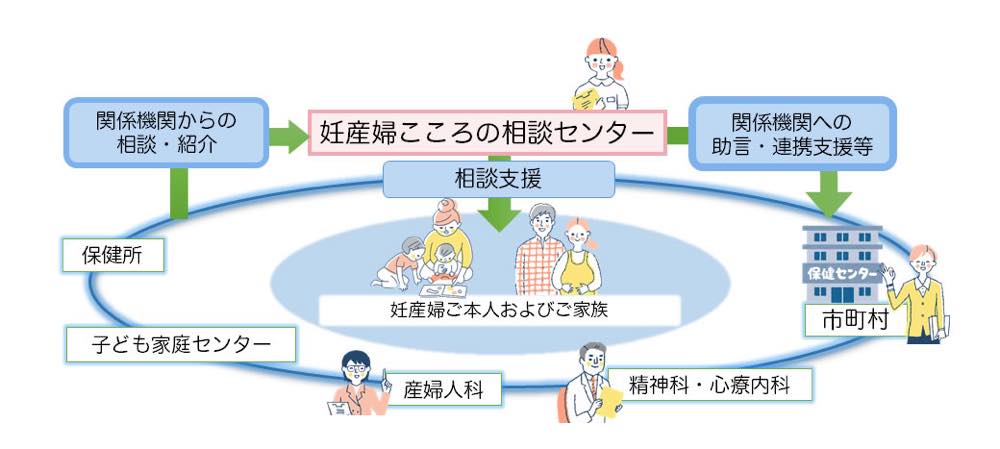
――大阪府妊産婦こころの相談センターは、どんな機関か教えてください。
和田: 1つは、電話で妊産婦ご本人やご家族、パートナーからの相談を受ける役割を担っています。もう1つは、保健所や子ども家庭センター(※)、医療機関、自治体などの関係機関のワンストップ窓口として支援を行うと共に、関係機関からの相談に助言しています
光田:母子手帳を交付する際に案内チラシを配布し、府内の全ての妊産婦さんに当センターの存在を知ってもらうことを目指しています。相談員が話を聞く中で専門的なケアが必要と判断した場合は、精神科、心療内科などの医療機関を紹介することもできます。
- ※ 「子ども家庭センター」は、市区町村の母子保健機能と児童福祉機能が一体的に妊産婦や子育て家庭への相談支援を行い、早期から切れ目ない包括的で継続的な支援を実施することを目的としている

「妊産婦こころの相談センター」に寄せられる声
――センターにはどんな相談が寄せられますか。
和田:匿名で電話をかけられるので、周囲に言いづらいことを正直に話してくれる人が多い印象です。よくあるのは、夫婦関係の悩みですね。
「働きながら子育てをしているのに、夫が協力的でない」という不満は頻繁に聞きます。ただ、じっくり話を聞いてみると、どちらか一方だけが悪いわけではなく、両者共に余裕がないのだろうと感じます。
――出産前の夫婦生活は順調に送れていたとしても、子育てが始まると関係がギクシャクする夫婦もいるんですね。
和田:慣れない子育てでお互いにストレスが溜まり、不満のぶつけ合いになってしまうんですよね。ここ数年で、男性育休の取得率が飛躍的に上昇しました。それ自体はよい変化ですが、夫婦が四六時中一緒に過ごすようになり、かえってストレスを溜める人が増えている印象もあります。
子育て環境も夫婦のあり方も激変している近年は、その変化に適応できない人も多いのかもしれません。
嶋田さん(母性内科副部長。以下、敬称/役職略):一見悩みのなさそうな人、SNSで順風満帆な生活を発信している人でも、実際にはかなり追い詰められている場合もあるかもしれません。
「こうあるべき」という基準がインターネットを通して可視化されることで、親しい人にすら、ありのままの姿を見せられない人が増えているのではないかと思います。
また、特に妊娠後に初めてメンタル不調となった場合、相談や受診のハードルが高くなりやすく、「どこに相談したらいいんだろう」「こんなことで相談してもいいのかな」と悩みがちです。そんなときに悩みを話せたり、専門的なケアにつながれる場所は大切だと思います。
妊娠から産後まで、切れ目のない支援を提供できる仕組みづくり
――「産後うつ」になる妊産婦を減らすには、どんな施策が必要ですか。
光田:妊娠、出産、子育てという大きなライフイベントは、妊産婦だけでどうにかできるものではありません。現代では、地域のつながりの希薄化や核家族化によって、親子を支えるセーフティーネットも失われつつあり、子育ての難易度が上がっています。
今後は、欧米では一般的である、妊娠中から出産前後の女性に寄り添い、家事や育児を手伝う「ドゥーラ」のような、妊産婦への伴走支援を行う職種や仕組みが求められていると思います。
こども家庭庁でも「医療・保健・福祉の切れ目ない連携」を推奨しているように、こうした支援の重要性は以前から指摘されています。それにもかかわらず、現場では支援が縦割りのままで、各機関の連携がうまく機能せず、初動が遅れがちです。それぞれの現場の人々はとても頑張っているので、仕組みを改善してほしいですね。
また、妊娠中から妊産婦さんを診る産婦人科と、赤ちゃんを診る小児科が連携を取りやすくなる仕組みも必要だと感じています。妊産婦さんの子育て状況を、赤ちゃんのかかりつけ医と共有することができれば、虐待や育児放棄などを減らせる可能性がありますからね。
――現状では、どんな職種や機関の人が妊産婦のケアにあたっているのでしょうか。
光田:「社会的ハイリスク妊産婦(※)」の方や、子育て困難の妊産婦さんの話を聞いてケアする役割は、産婦人科の医師やスタッフが担うことが多いです。
ただ、病院本来の医療的な機能とは重ならないところもあるため、半ばボランティアのようになっており、現場の運営に無理が生じているのが実情です。
- ※ 「社会的ハイリスク妊産婦」とは、さまざまな要因により、今後の子育てが困難であろうと思われる妊娠をした妊産婦のこと
子育て家庭を支えることは、社会の未来を育てること
――国が推進している「産後ケア事業(※)」の普及状況はいかがでしょうか。
和田:普及しつつあり、とても良い流れだと感じています。ただ、社会全体の認識として「妊産婦には特別なケアが必要で、みんなでそれを支えていくべきだ」という考えがもっと当たり前になってほしいです。
近年は「子どもを持つ、持たない」という立場の違いで分断が起こりがちですが、未来を担う子どもやその子たちを育てる妊産婦への支援は、社会的な意義がとても大きいはずです。
- ※ 「産後ケア事業」とは、市町村が、出産後1年以内の母子に対して心身のケアや育児のサポート等を行い、産後も安心して子育てができる支援体制の確保を行う事業のこと
――SNS上では「子持ち様論争」と呼ばれる、子どもがいることを理由に配慮を求める親を揶揄する動きも目立っていますね。
和田:「なぜ子持ちばかりが優遇されるのか」「子どもの看病で欠勤した人の仕事が、子どものいない自分に回ってくる」といった不満の声が頻繁に聞かれるようになりました。
しかし、これも「子どもがいる人が悪い」という話ではなく、仕組みの問題です。みんな必死で日々を過ごしているので、個人の親切心に頼るのは無理があります。こうした不満が出ないよう、職場であれば、フォローした人に手当を支給するといった、子育て家庭を助ける周りの人を支援する仕組みが社会全体に求められていると思います。
「子どもを産んだのは自己責任」「人に迷惑をかけるうるさい子連れは嫌だ」といった風潮が広がっていますが、子育てしにくい社会では子どもの数がますます減ってしまいます。今の時代に合った方法で「社会で子どもを育てる」という空気をつくっていく必要があるのではないでしょうか。
――そのために、私たち一人一人ができることを教えてください。
光田:まずは、妊産婦に適切なケアを提供し、子育て家庭が健やかでいられる環境を整えることの社会的なメリットをもっと知ってほしいです。
妊産婦が子育て困難になり、虐待や育児放棄をしてしまうと、子どもの将来的な精神不調や疾患のリスクが高まります。社会全体の発展や幸福度アップを考えるならば、やはり心身共に健康に生きられる人が増えるに越したことはないですよね。
妊産婦や子どもへの支援は、将来の社会を担う子どもたちが健やかに育ち、やがて自立して社会に貢献できるようにするための、社会に行う「先行投資」という見方もできるかもしれません。
「子どもがいる、いない」にかかわらず、みんなで協力し、子どもたちが幸せに生きられる社会をつくれば、みんなの人生がより豊かになると思います。そうした視点を持つ人がどんどん増えていってほしいですね。
妊産婦の方を支えるために私たち一人一人にできること
妊産婦の方が暮らしやすい社会をつくるために、社会全体や周囲の人たちに私たち一人一人ができることを大阪府立病院機構大阪母子医療センターの皆さんに伺いました。
[1] 困っている妊産婦に気を配り、サポートする
妊産婦の力になりたいと感じたら、勇気を出して行動する。席を譲る、電車やバスの乗り降りでベビーカーを持つのを手伝うなど、些細な行動に救われる人は多い。また、無理のない範囲で育児を助け、相手のありのままの姿を受け入れる姿勢も支えになる
[2]相談できる専門家がいることを知らせる
周囲の人や家族が妊産婦になり、困り事に直面していたら、気軽に専門家に相談することを勧め、自治体のワンストップ窓口や妊産婦向けの相談センターなど、頼れる場所があることを知らせる。相性の合わない相談相手に出会うこともあるが、「誰も助けてくれないと諦めず、別の相談先を探してみることも大切」ということも伝えるようにする
[3]母親だけに育児の責任を負わせない
子育ての責任は母親だけが背負うべきものではない。「家族、地域、社会がみんなで子育てをする」という意識を持ち、積極的に子育てに関わる。身近に子どもがいない場合でも、子どもや子連れの方に、温かいまなざしを持つ人が増えるだけで社会は変わっていく
「産後うつ」を経験する女性が多いことを知り、具体的な支援策を知りたいと思い、今回の取材に至りました。
取材を通じて感じたのは、妊産婦を取り巻く環境の複雑さと、周囲の一人一人の小さな関わりがとても大切だということ。そして、支援の現場では、相談に来る人も、支援する側もそれぞれの事情を抱えており、現状の制度だけでは解決できない課題も見えてきました。
妊産婦への支援の拡充、そして「子育てしやすい社会をみんなでつくろう」という意識の浸透によって、健やかな状態で子育てできる環境が広がっていくような支援をしていきたいと思います。
- ※ 掲載情報は記事作成当時のものとなります。













